Определение.
Саркопения — возраст-ассоциированная потеря скелетной мышечной массы и функции Международная рабочая группа по саркопении, International Working Group on Sarcopenia, 2009). Саркопения — синдром, характеризующийся прогрессирующей и генерализованной потерей скелетной мышечной массы и силы, который приводит к повышению риска развития таких неблагоприятных событий как преждевременная смерть и снижение качества жизни (Европейская рабочая группа по саркопении у пожилых людей (European Working Group on Sarcopenia in Older People – EWGSOP, 2010). Данное определение не используется для описания специфического миопатического синдрома, который возникает на фоне таких заболеваний как сепсис, ВИЧ-инфекция, онкологическая патология, хроническая почечная недостаточность, группа хронических обструктивных болезней легких.
Эпидемиология. Распространенность саркопении среди людей пожилого и старческого возраста в составляет от 15 до 50%.
Медико-социальные последствия саркопении:
1. Клинико-социальные (нарушение равновесия, гипомобильность, падения).
2. Социальные (увеличение общего уровня нетрудоспособности, увеличение риска и тяжести инвалидности, снижение жизненной активности, снижение функциональности, увеличение зависимости от посторонней помощи, снижение качества жизни).
Саркопения и ее проявления при преждевременном старении. Процессы преждевременного старения ассоциированы с повышенным риском развития и распространенности саркопении у людей не только пожилого, но и среднего возраста. Саркопения ассоциирована не только с ощущением усталости, снижением переносимости физических нагрузок, повышенной утомляемости, но и с эстетическими проблемами, которые проявляются в виде дряблости крупных мышц, потери эластичности кожи в их зоне, изменение осанки (сутулость), нарушение равновесия, формирование т.н. старческой походки, синдрома возрастной стопы и возрастной кисти, синдрома падений. В многочисленных исследованиях показана взаимосвязь саркопении и остеопороза, что в случае падений и травм повышает риск развития переломов. Если наблюдается только снижение мышечной массы, это состояние часто называют пресаркопенией, тогда как под саркопенией понимают уменьшение и объема, и силы мускулатуры.

Этиопатогенез саркопении.
В основе развития саркопении лежит шесть патогенетических механизмов: алиментарные факторы; возрастные изменения гормонального фона; изменение функции мышечной ткани как белкового депо; снижение способности мышечной ткани к регенерации; нарушение сигнального молекулярного взаимодействия; неврологические причины.
Саркопения как патология алиментарного генеза. В силу ряда физиологических особенностей пожилого организма (гиперлептинемия, нарушения моторики желудочно-кишечного тракта и пр.) в возрасте старше 60 лет формируется прогрессирующий феномен быстрого насыщения, в результате которого снижается потребление белка. Считается, что оптимальное количество потребляемого белка должно составлять 0,8 г/кг/день, но не менее 15% людей в возрасте старше 60 лет потребляют менее 75% от рекомендованного значения суточного количества белка. Обсуждается также роль ухудшения качества питания у пожилых лиц, что приводит к снижению поступления веществ, необходимых для обеспечения мышц, например, креатина.
Возрастные изменения гормонального фона. В снижении мышечной массы большое значение придается снижению уровня соматотропного гормона, соматомедина-С, эстрогенов и тестостерона.
Изменение функции мышечной ткани как белкового депо. Мышечная ткань является крупнейшим белковым депо организма, причем оно обладает определенной специфичностью, поскольку, только в мышечной ткани содержатся такие системы протеолиза как убихинин-протеосомная система и каспаза-3, расщепляющая актин и миозин на более мелкие фрагменты. С возрастом, в основном за счет гормональных влияний, происходит нарушение баланса между анаболическими и катаболическими процессами. В частности, снижение уровня анаболического гормона соматомедина-С, тестостерона подавляет анаболизм с одновременной активацией катаболических путей гомеостаза. Любопытно отметить, что скелетная мускулатура является органом продукции соматомедина-С, причем его системный уровень зависит от уровня физической активности. Чем выше уровень физической активности, тем выше уровень соматомедина-С. Обсуждается также роль физической активности в продукции механо-ростового фактора, который необходим для активации стволовых (сателлитных) клеток мышечной ткани, обеспечивающих ее объем.
Снижение способности мышечной ткани к регенерации. В пожилом возрасте происходит нарушение процессов гиперплазии, то есть формирования нового мышечного волокна. Дело в том, что в молодом и среднем возрасте под влиянием физической нагрузки на мышечную ткань происходит формирование микротравмы. В область микротравмы мигрируют стволовые (сателлитные) клетки, которые приходят в активное состояние и начинают продуцировать разнообразные миогенные факторы, что приводит к слиянию имеющихся мышечных волокон и стволовых клеток с формированием нового, увеличенного в объеме и обладающего большей силой, мышечного волокна (гиперплазия). Таким образом, в пожилом возрасте по неустановленным пока причинам происходит прерывание саногенного пути увеличения силы и объема мышц под влиянием физической активности и снижается, таким образом, способность мышечной ткани к гипертрофическим процессам.
Нарушение сигнального молекулярного взаимодействия. Так же, в результате старческой астении, снижается продукция и содержание иммуноглобулина А, G, интерлейкина-2, активируется продукция провоспалительных цитокинов (интерлейкин-6), происходит рост С-реактивного белка. Все выше перечисленные процессы приводят к активации катаболических процессов в организме пожилого человека, которые, в свою очередь, способствуют развитию саркопении.
Неврологические причины. В последнее время особое внимание специалистов уделяется изучению нейромышечных синапсов как ключевой структуре в осуществлении функциональной денервации, которая ведет к потере мышечной массы и слабости. Подтверждена роль возрастзависимого увеличения оксидативного стресса в развитии нейромышечной дегенерации и прогрессировании саркопении.
Патоморфология саркопении.
При гистологическом исследовании выявляются типичные явления дегенерационной атрофии мышечных волокон, которые напоминают по характеру гистологической картины поздние изменения при полиомиелите. Наблюдается атрофия миоцитов, снижается количество нейромускулярных единиц, двигательных мышечных волокон второго типа, которые являются волокнами быстрого сокращения и обеспечивают, прежде всего, быстрые действия человека (бег, например).
Классификация саркопении.
Выделяют 2 основные группы саркопении:
- Первичная саркопения, при которой помимо возрастных изменений не выявляется других причин для снижения мышечной массы.
- Вторичная саркопения, при которой к уменьшению объема мышечной мускулатуры приводит какое-либо заболевание или патологическое состояние.
Если наблюдается только снижение мышечной массы, это состояние часто называют пресаркопенией, тогда как под саркопенией понимают уменьшение и объема, и силы мускулатуры
Клиническая картина характеризуется снижением мышечной объема и силы. Клиническая значимость саркопении подчеркивается увеличением у страдающих ею пожилых людей частоты падений, увеличением зависимости от посторонней помощи (например, требуется постоянная поддержка другого лица при ходьбе), увеличением общего уровня нетрудоспособности.
Диагностика саркопении.
На сегодняшний день для оценки скелетной мышечной массы, ее силы и функции существует широкий спектр методик (табл. 1). Стоимость, доступность и простота в использовании определяют их использование в клинической практике и при проведении клинических исследований.
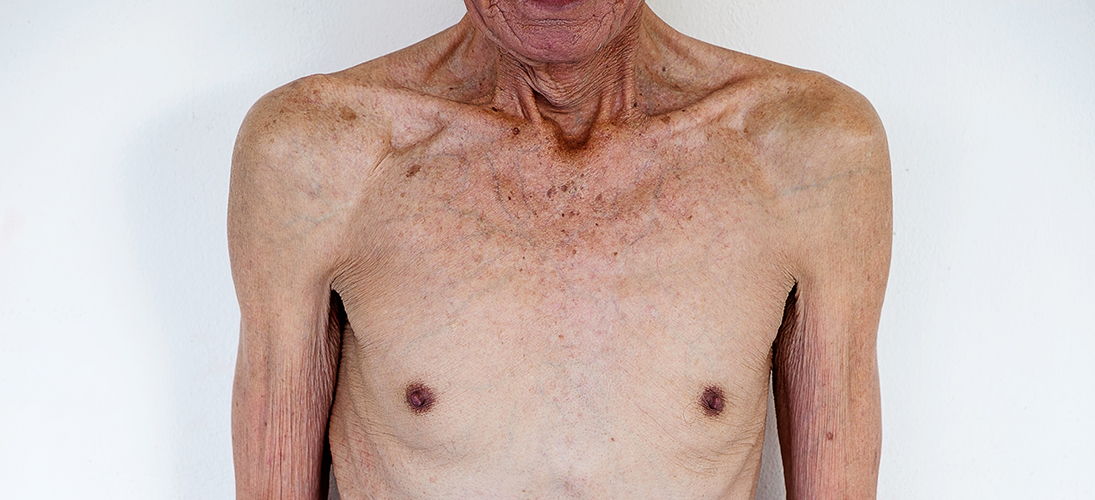
Таблица 1
Методы оценки состояния скелетной мускулатуры[1]
| Показатель | Методы, используемые в клинических исследованиях | Методы, используемые в клинической практике |
| Масса скелетной мускулатуры | Компьютерная томография | Биоимпедансный анализ |
| Магнитно-резонансная томография | Двухфотонная рентгеновская абсорбциометрия | |
| Двухфотонная рентгеновская абсорбциометрия | ||
| Биоимпедансный анализ | ||
| Тотальное или частичное определение калия в обезжиренных мягких тканях | ||
| Антропометрия | ||
| Сила скелетной мускулатуры | Динамометрия | Динамометрия |
| Степень сгибания/разгибания коленного сустава | ||
| Пиковая скорость выдоха | ||
| Функциональные возможности мышечной ткани | SPPB-тест (Short Physical Performance Battery) | SPPB-тест (Short Physical Performance Battery) |
| Тест на определение скорости ходьбы | Тест на определение скорости ходьбы | |
| Тест «подъем по лестнице» | Тест «подъем по лестнице» | |
| Тест «подняться и пройти» |
Вместе с тем, группой EWGSOP предложен конкретный алгоритм диагностики саркопении (рис. 1). При использовании данного алгоритма необходимо учитывать коморбидные состояния, индивидуальные особенности пациентов. У лиц моложе 65 лет применение алгоритма возможно при наличии факторов риска.
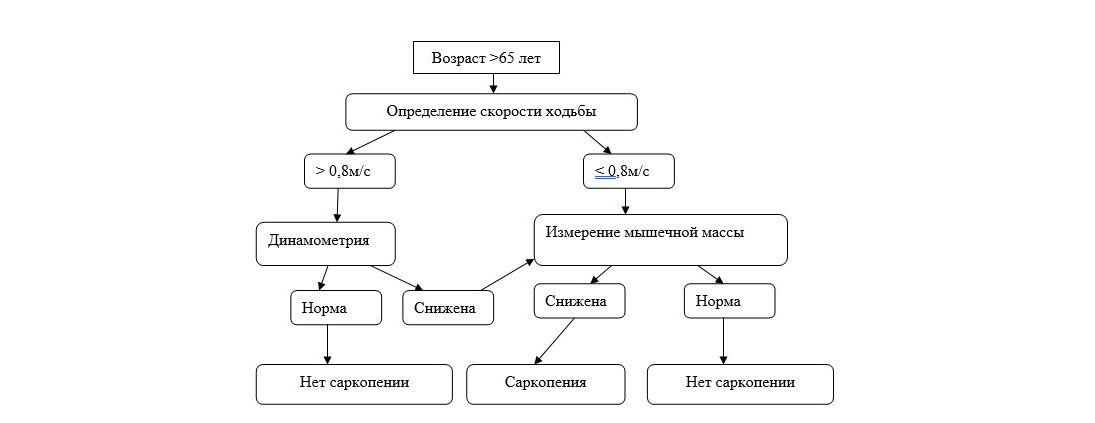
Рис. 1. Алгоритм диагностики саркопении (EWGSOP,2009)
У лиц моложе 65 лет применение рассматриваемого алгоритма имеет смысл при наличии факторов риска, о которых может свидетельствовать принадлежность к следующим группам пациентов: не выходящие за пределы своей квартиры (дома); неспособные встать из положения сидя без посторонней помощи; имеющие недостаточную масса тела либо при наличии исходного ожирения имеющие немотивированную потеря массы тела 5% от исходной; имеющие 2 и более падений за последний год; выписавшиеся из стационара после лечения, предполагавшего постельный или полупостельный режим; имеющие тяжелую соматическую патологию; имеющие синдром гипомобильности.
Ниже приведем варианты реализации отдельных компонентов алгоритма.
Измерение скорости ходьбы может быть выполнено следующим образом. Для выполнения теста необходимо преодолеть расстояние в 4 метра с обычной скоростью. Тест считается пройденным, если скорость передвижения испытуемого составляет больше 0,8 м/с. Если скорость передвижения менее 0,8 м/с, то необходимо провести измерение мышечной силы.
Динамометрия кисти служит для оценки мышечной силы и может быть выполнена в стандартных условиях при помощи динамометра. Нормальным показателем для женщин считается сила сжатия динамометра ≥ 20 кг, для мужчин ≥ 30 кг
Для оценки жировой и обезжиренной массы используют компьютерную томографию (КТ), магнитную резонансную томографию (МРТ) и двухфотонную рентгеновскую абсорбциометрию (Dual Energy X-ray Absorptiometry, DXA). КТ и МРТ являются золотым стандартом в диагностике физиологических и патологических состояний мягких тканей и часто используются в клинических исследованиях. В рутинной практике определение жировой ткани с помощью КТ и МРТ ограничено в связи с высокой стоимостью обследования и повышенным уровнем ионизирующего излучения. В данном случае DXA выступает альтернативой для определения жировой и обезжиренной ткани как в клинических исследованиях, так и на практике. Диагностической погрешностью использования ДXA в определении саркопении является невозможность разделения подкожной и висцеральной жировой ткани, а также то, что в состав обезжиренной ткани входят и паренхиматозные органы. Обезжиренная масса конечностей наиболее точно совпадает с их мышечной массой. Поэтому в клинических исследованиях по саркопении не только учитывают общий показатель обезжиренной массы, но и выделяют сумму показателей обезжиренной массы верхних и нижних конечностей — аппендикулярную массу скелетной мускулатуры. Тощая масса конечностей наиболее точно совпадает с их мышечной массой, т. к. в конечностях в тощую массу помимо мышц входят только кожа, связки и сосудистая система. В качестве клинического порога, при котором можно говорить о наличии саркопении у людей пожилого возраста, предложено считать снижение индекса нежировой массы мягких тканей конечностей (тощей массы) на 2 стандартных отклонения по сравнению с лицами молодого возраста (от 18 до 40 лет) с учетом пола. Индекс определяется как вес нежировой массы мягких тканей конечностей, выраженный в килограммах, деленный на квадрат роста пациента, выраженный в метрах (тощая масса (кг) / рост² (м²)). Соответственно данному индексу выделяют умеренную и тяжелую саркопению (табл.2.). Одновременно с помощью DXA возможно определить минеральную плотность костной ткани и выявить наличие остеопороза у людей пожилого возраста. Техническая ошибка при измерении процентного содержания жировой массы и аппендикулярной массы скелетной мускулатуры с помощью DXA составляет ±1,5 и ±3,0 % соответственно. При проведении ДРА лучевая нагрузка минимальна (0,037 mrem — GE Lunar Prodigy, 0,01 mGy — Hologic Discovery) по сравнению с другими методиками. Различия же в информативности ДРА, КТ и МРТ составляют менее 5 %.
Таблица 2
| Диагностика саркопении с помощью DXA (по I. Janssen, 2002) | ||||
| Норма | Умеренная саркопения | Тяжелая саркопения | ||
| Мужчины | ≥ 10,76 кг / м² | 8,51–10,75 кг / м² | ≤ 8,50 кг / м² | |
| Женщины | ≥ 6,76 кг / м² | 5,76–6,75 кг / м² | ≤ 5,75 кг / м² | |
Более 10 лет для оценки жировой и обезжиренной ткани в практике применяют простой в использовании, недорогой и воспроизводимый метод — биоимпедансный анализ. Формулы разработаны для различных этнических групп, установлены референтные данные для мужчин и женщин различного возраста европеоидной расы. Поэтому биоимпедансный анализ является хорошей портативной альтернативной методикой двухфотонной рентгеновской абсорбциометрии.
Дифференциальная диагностика.
Дифференциальную диагностику необходимо провести со следующими заболеваниями:
1) Миопатический синдром с лимфомоноцитарной инфильтрацией мышечного волокна, который имеет место при полимиозите, дерматомиозите.
2) Эндокринные и метаболические миопатии: гипертироидная миопатия, гипотироидная миопатия, недостаток витамина Д, гиперальдостеронизм с явлениями гипокалиемии, гипопаротироз со снижением содержания кальция.
3) Лекарственная миопатия: ее развитие в пожилом возрасте возможно на фоне приема гиполипидемических препаратов (крайняя форма – рабдомиолиз), мышечная слабость может быть побочным действием бета-блокаторов.
4) Нутритивная миопатия: развивается у длительно лежащих и ослабленных гериатрических больных за счет развития синдрома мальнутриции с дефицитом поступления аминокислот, железа и других микроэлементов, необходимых для нормального функционирования мышечной ткани.
5) Токсическая миопатия: развивается при злоупотреблении алкоголем, сочетается с периферической нейропатией.
6) Ревматоидный артрит, хроническая ревматическая болезнь.
Лечение, реабилитация и профилактика.
- Обеспечение физической активности. В основе лечебных, реабилитационных и профилактических мероприятий лежит физическая активность. «Глобальные рекомендации по физической активности для здоровья» (ВОЗ, 2010) предусматривает следующие позиции.
Рекомендации для людей в возрасте 65 лет и старше:
- Пожилые люди должны заниматься физической активностью средней интенсивности не менее 150 минут в неделю, или выполнять упражнения по аэробике высокой интенсивности не менее 75 минут в неделю, или эквивалентный объем физической активности средней и высокой интенсивности.
- Упражнения по аэробике следует выполнять сериями продолжительностью не менее 10 минут.
- Для получения дополнительных преимуществ для здоровья пожилые люди должны увеличивать упражнения аэробикой средней интенсивности до 300 минут в неделю, или выполнять занятия аэробикой высокой интенсивности до 150 минут в неделю, или эквивалентный объем физической активности средней и высокой интенсивности.
- Пожилые люди с проблемами двигательной активности должны выполнять упражнения на равновесие и предотвращение падений 3 и более дней в неделю.
- Силовые упражнения следует выполнять, задействуя основные группы мышц, 2 и более дней в неделю.
- Если пожилые люди не могут выполнять рекомендуемый объем физической активности, им следует выполнять упражнения, соответствующие их возможностям и состоянию здоровья.
Рекомендация для людей в возрасте до 65 лет:
- Взрослые люди в возрасте 18 – 64 лет должны заниматься физической активностью средней интенсивности не менее 150 минут в неделю, или выполнять упражнения по аэробике высокой интенсивности не менее 75 минут в неделю, или эквивалентный объем физической активности средней и высокой интенсивности.
- Упражнения по аэробике следует выполнять сериями продолжительностью не менее 10 минут.
- Для получения дополнительных преимуществ для здоровья взрослые люди должны увеличивать время выполнения упражнений аэробикой средней интенсивности до 300 минут в неделю, или выполнять занятия аэробикой высокой интенсивности до 150 минут в неделю, или эквивалентный объем физической активности средней и высокой интенсивности.
- Силовые упражнения следует выполнять с задействованием основных групп мышц 2 и более дней в неделю.
Глоссарий к рекомендациям ВОЗ:
Физическая активность – это любые движения организма, производимые скелетными мышцами и требующие расхода энергии.
Тип физической активности – это способ участия в физической активности, тип физической активности может принимать различные формы: аэробика, силовые упражнения, упражнения на гибкость и равновесие.
Аэробика или ритмическая гимнастика – это деятельность, при которой крупные мышцы тела ритмично двигаются в течение определенного периода времени. Занятия аэробикой – иначе называемые упражнениями на выносливость – улучшают кардиореспираторное состояние. Виды аэробики: ходьба пешком, бег, плавание и езда на велосипеде.
Силовые упражнения – это физическая активность или упражнения, которые повышают силу, мощь, выносливость и массу скелетных мышц (например, силовые упражнения, упражнения с сопротивлением или упражнения на силу и сопротивление).
Упражнения на равновесие – это статичные или динамичные упражнения, направленные на улучшение возможностей человека противостоять проблемам, связанным с нарушением координации и потери устойчивости, вызванных самопроизвольными движениями, окружающей средой и другими объектами.
Физическая активность высокой интенсивности — по шкале индивидуальных возможностей человека от 0 до 10 физическая активность высокой интенсивности находится в пределах от 7 до 8.
Физическая активность средней интенсивности — по шкале индивидуальных возможностей человека от 0 до 10 физическая активность средней интенсивности находится в пределах от 5 до 6.
- Использование физических факторов (вибрации, электростимуляции). Следует отметить, что пожилые люди часто имеют тяжелую соматическую патологию, что ограничивает применение активных силовых тренировок. Для таких категорий пациентов возможно использование альтернативных методов физической реабилитации:
— использование общей вибрации (воздействие связано со стимуляцией проприорецепторов, происходящей вследствие частого изменения мышечного тонуса);
— электрическая стимуляция скелетных мышц.
- Коррекция нутритивного статуса.
3.1. Обеспечение поступления белка в организма в количестве не менее 0,8 г/кг массы тела в сутки.
3.2. Включение в рацион продуктов, богатых витамином Д.
3.3. Включение в рацион продуктов, содержащих большие количества эйкозопентаеновой кислоты (сельдь, скумбрия, лосось, сардины, печень трески).
3.4. Применение пищевых добавок для улучшения метаболизма мышечной ткани (такими добавками, в частности, являются широко применяемые спортсменами смеси разветвленных аминокислот — лейцин, изолейцин, валин — и метаболит лейцина β-гидрокси-β-метилбутират, в английской аббревиатуре HMB).
3.5. Применение пептидных биорегуляторов.
3.5. Прием добавок омега-3 жирных кислот.
3.6. Коррекция сопутствующего синдром мальнутриции путем применения средств специального энтерального и парентерального питания (см. выпуск «Синдром мальнутриции»).
- Медикаментозная терапия.
Препаратов с зарегистрированными показаниями для лечения саркопении в настоящее время не существует. Однако назначенные по другим показаниям у пожилых пациентов препараты могут оказать протективное воздействие в отношение саркопении.
4.1. Препараты с доказанной эффективностью:
4.1.1. Препараты тестостерона: имеют положительное влияние на мышечную силу и мышечную массу, но их применение у пациентов пожилого возраста связано с рядом нежелательных явлений, например: вирилизация (у женщин), повышение сердечно-сосудистого риска.
4.1.2. Препараты витамина Д:
4.1.2.1. С профилактической целью – назначение нативного витамина Д (холекальциферола): способствует сохранению мышечной массы, оказывает положительное влияние на снижение риска сопутствующего гериатрического синдрома падений.
4.1.2.2. С целью фармакотерапии – назначение альфакальцидолоа дозе 1 мкг в сутки течение 6-12 месяцев. Эффекты: относительное увеличение доли мышечных волокон типа А, некоторое уменьшение доли волокон типа B, что сочетается с увеличением поперечного сечения волокон типа А; увеличение мышечной массы у пациентов с ее дефицитом и поддержание мышечной массы при исходно нормальных показателях, статистически значимое улучшению мышечной силы (изометрической силы разгибания колена) и функциональных возможностей (расстояние, которое пациенты могут пройти за две минуты, скорость одевания).
4.2. Препараты, находящиеся на стадии доклинических или клинических исследований:
4.2.1. миостатина,
4.2.2. селективные модуляторы андрогенных рецепторов,
4.2.3 анаболик-катаболик-трансформирующие агенты (MT-102),
4.2.4. грелин,
4.2.5. ингибиторы ангиотензинпревращающего фермента,
4.2.6. эйкозапентаеновая кислота.




